د اوډونټایډ پروسې د مخکینۍ سکرو فکسیشن د C1-2 گردش فعالیت ساتي او په ادبیاتو کې راپور شوي چې د فیوژن کچه یې له 88٪ څخه تر 100٪ پورې ده.
په ۲۰۱۴ کال کې، مارکوس آر او نورو د هډوکو او ګډو جراحي ژورنال (Am) کې د اوډونټایډ فریکچرونو لپاره د مخکینۍ سکرو فکسیشن جراحي تخنیک په اړه یو ټیوټوریل خپور کړ. دا مقاله د جراحي تخنیک اصلي ټکي، د عملیاتو وروسته تعقیب، نښې او احتیاطي تدابیر په شپږو مرحلو کې په تفصیل سره بیانوي.
مقاله ټینګار کوي چې یوازې د دوهم ډول فریکچرونه د مخکینۍ سکرو فکسیشن مستقیم کولو لپاره مناسب دي او دا چې د واحد تش سکرو فکسیشن غوره دی.
لومړی ګام: د ناروغ د جراحي دننه موقعیت
۱. د آپریټر د حوالې لپاره باید غوره انټروپوسټریر او لیټرل راډیوګرافونه واخیستل شي.
۲. د جراحي په جریان کې ناروغ باید په خلاص خوله کې وساتل شي.
۳. د جراحي له پیل څخه مخکې باید د هډوکي مات شوی ځای تر ممکنه حده بیا ځای پر ځای شي.
۴. د رحم د غاړې نخاع باید د امکان تر حده هایپر ایکسټینډ شي ترڅو د اوډونټایډ پروسې د اساس غوره افشا ترلاسه شي.
۵. که چیرې د رحم د غاړې د نخاع هایپر ایکسټینشن ممکن نه وي - د بیلګې په توګه، د اوډونټایډ پروسې د سیفالاډ پای د شاته بې ځایه کیدو سره د هایپر ایکسټینشن فریکچرونو کې - نو بیا د ناروغ سر د هغه د تنې په پرتله مخالف لوري ته لیږدولو ته پام کیدی شي.
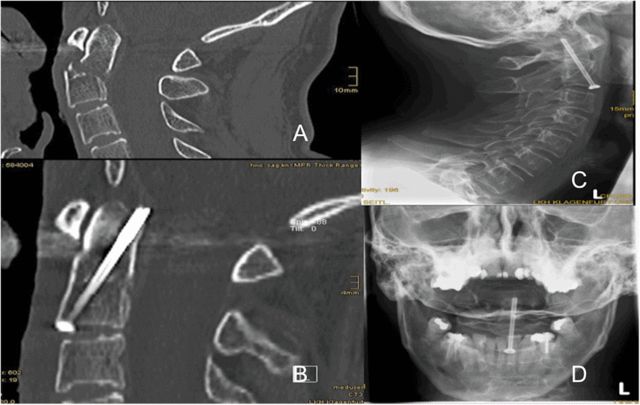
۶. د ناروغ سر د امکان تر حده په باثباته حالت کې بې حرکته کړئ. لیکوالان د میفیلډ سر چوکاټ کاروي (په شکلونو ۱ او ۲ کې ښودل شوی).
دوهم ګام: جراحي طریقه
د جراحي معیاري طریقه کارول کیږي ترڅو د tracheal مخکینۍ طبقه ښکاره شي پرته له دې چې کوم مهم اناتومي جوړښت ته زیان ورسوي.
دریم ګام: د ننوتلو نقطه پیچ کړئ
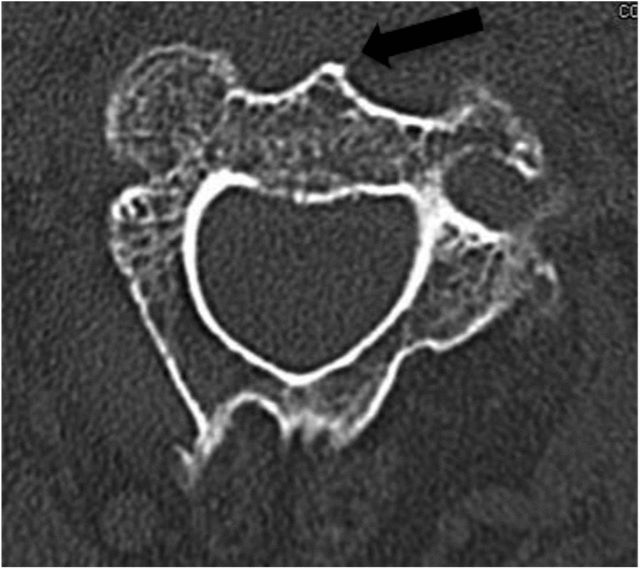
د ننوتلو غوره نقطه د C2 د ملا تیر د بدن د اساس په مخکینۍ ښکته حاشیه کې موقعیت لري. له همدې امله، د C2-C3 ډیسک مخکینۍ څنډه باید ښکاره شي. (لکه څنګه چې لاندې شکل 3 او 4 کې ښودل شوي) شکل 3
په شکل ۴ کې تور تیر ښیي چې د محوري CT فلم د عملیات څخه مخکې د لوستلو په جریان کې د C2 مخکینۍ نخاع په دقت سره لیدل کیږي او باید د جراحي په جریان کې د ستنې د داخلولو نقطه ټاکلو لپاره د اناتوميکي نښه په توګه وکارول شي.
۲. د رحم د غاړې د نخاع د انټروپوسټریر او جانبي فلوروسکوپي لیدونو لاندې د ننوتلو نقطه تایید کړئ. ۳.
۳. د C3 پورتنۍ پای پلیټ د مخکینۍ پورتنۍ څنډې او د C2 د ننوتلو نقطې ترمنځ ستنه وغورځوئ ترڅو د سکرو د ننوتلو غوره نقطه ومومئ.
څلورم ګام: د سکرو ځای پرځای کول
۱. د ۱.۸ ملي میتر قطر GROB ستنه لومړی د لارښود په توګه داخلیږي، ستنه د نوټوکورډ د څوکې شاته یو څه متمرکزه وي. وروسته، د ۳.۵ ملي میتر یا ۴ ملي میتر قطر یو تش سکرو داخلیږي. ستنه باید تل د انټروپوسټریر او لیټرل فلوروسکوپي څارنې لاندې ورو ورو سیفالاډ ته پرمختللې وي.
۲. تش ډرل د لارښود پن په لور د فلوروسکوپي څارنې لاندې کېږدئ او ورو ورو یې پرمخ بوځئ تر هغه چې دا فریکچر ته ننوځي. تش ډرل باید د نوټوکورډ د سیفالاډ اړخ کورټیکس ته ننوځي ترڅو لارښود پن د تش ډرل سره بهر نشي.
۳. د اړتیا وړ تش سکرو اوږدوالی اندازه کړئ او د غلطیو مخنیوي لپاره یې د عملیات څخه مخکې د CT اندازه کولو سره تایید کړئ. په یاد ولرئ چې تش سکرو باید د اوډونټایډ پروسې په سر کې د کورټیکل هډوکي ته ننوځي (د فریکچر پای کمپریشن بل ګام اسانه کولو لپاره).
د لیکوالانو په ډیری قضیو کې، د فکس کولو لپاره یو واحد تش سکرو کارول شوی و، لکه څنګه چې په شکل 5 کې ښودل شوی، کوم چې په مرکزي توګه د اوډونټایډ پروسې په اساس کې موقعیت لري چې سیفالډ ته مخامخ دی، د سکرو نوک یوازې د اوډونټایډ پروسې په سر کې د شاته کورټیکل هډوکي ته ننوځي. ولې یو واحد سکرو سپارښتنه کیږي؟ لیکوالانو پایله وکړه چې که چیرې دوه جلا پیچونه د C2 د منځنۍ کرښې څخه 5 ملي میتر کې ځای په ځای شي نو د اوډونټایډ پروسې په اساس کې د مناسب ننوتلو نقطه موندل به ستونزمن وي.
پنځم شکل یو تش سکرو ښیي چې د اوډونټایډ پروسې په اساس کې په مرکزي توګه موقعیت لري چې سیفالاډ ته مخامخ دی، د سکرو نوک یوازې د اوډونټایډ پروسې د نوک شاته د هډوکي کورټیکس ته ننوځي.
خو د خوندیتوب فکتور پرته، ایا دوه پیچونه د عملیاتو وروسته ثبات زیاتوي؟
د انګلستان د شاهي جراحانو کالج د ګنګ فینګ او نورو لخوا په ۲۰۱۲ کال کې د کلینیکي ارتوپيډکس او اړونده څیړنې په ژورنال کې خپره شوې بایومیخانیکي څیړنه ښیې چې یو سکرو او دوه سکرو د اوډونټایډ فریکچرونو په تنظیم کې ورته کچه ثبات چمتو کوي. له همدې امله، یو واحد سکرو کافي دی.
۴. کله چې د فریکچر او لارښود پنونو موقعیت تایید شي، مناسب تش پیچونه ځای په ځای کیږي. د پیچونو او پنونو موقعیت باید د فلوروسکوپي لاندې مشاهده شي.
۵. باید پاملرنه وشي چې د پورته ذکر شویو عملیاتو په ترسره کولو سره د پیچ کولو وسیله شاوخوا نرم نسجونه په کې شامل نه کړي. ۶. پیچونه کلک کړئ ترڅو د فریکچر ځای ته فشار ورکړئ.
پنځم ګام: د زخم تړل
۱. د پیچ ځای پرځای کولو بشپړولو وروسته د جراحي ساحه فلش کړئ.
۲. د جراحي وروسته پیچلتیاوې لکه د ټراچیا د هیماتوما فشار کمولو لپاره بشپړ هیموستاسیس اړین دی.
۳. د رحم د غاړې د لاتیسیموس ډورسي عضلات باید په دقیق ډول وتړل شي، که نه نو د عملیاتو وروسته د داغ جمالیات به زیانمن شي.
۴. د ژورو طبقو بشپړ تړل اړین نه دي.
۵. د زخمونو د ایستلو لپاره اوبه ایستل اړین انتخاب نه دی (لیکوالان معمولا د عملیاتو وروسته د اوبو ایستلو ځای نه نیسي).
۶. د ناروغ په ظاهري بڼه باندې د اغیزو کمولو لپاره د پوستکي دننه سیونونه سپارښتنه کیږي.
شپږم ګام: تعقیب
۱. ناروغان باید د جراحي وروسته د شپږو اونیو لپاره د غاړې کلک تسمه اغوستلو ته دوام ورکړي، پرته لدې چې د نرسنګ پاملرنې ته اړتیا وي، او باید د جراحي وروسته د دوراني عکس العمل سره ارزونه وشي.
۲. د رحم د غاړې د نخاع د انټروپوسټریر او جانبي راډیوګرافونو معیاري باید په ۲، ۶ او ۱۲ اونیو کې او د جراحي وروسته په ۶ او ۱۲ میاشتو کې بیاکتنه وشي. د جراحي وروسته په ۱۲ اونیو کې د CT سکین ترسره شو.
د پوسټ وخت: دسمبر-۰۷-۲۰۲۳