په تیرو څو لسیزو کې، د نږدې عضلي هډوکو د ماتیدو (PHFs) پیښې له 28٪ څخه ډیرې شوي، او د 65 کلونو او پورته عمر لرونکو ناروغانو کې د جراحي کچه له 10٪ څخه ډیرې شوې ده. په څرګنده توګه، د هډوکو د کثافت کمیدل او د غورځیدو شمیر زیاتیدل د زړو خلکو په زیاتیدونکي نفوس کې د خطر لوی عوامل دي. که څه هم د بې ځایه شوي یا بې ثباته PHFs اداره کولو لپاره مختلف جراحي درملنې شتون لري، د زړو خلکو لپاره د غوره جراحي طریقې په اړه هیڅ اجماع شتون نلري. د زاویې ثبات پلیټونو پراختیا د PHFs د جراحي درملنې لپاره د درملنې اختیار چمتو کړی، مګر تر 40٪ پورې د لوړ پیچلتیا کچه باید په پام کې ونیول شي. ترټولو عام راپور شوي د عضلي سر د سکرو بې ځایه کیدو او avascular necrosis (AVN) سره د اضافه کولو سقوط دي.
د فریکچر اناتوميکي کمښت، د هیومرال مومنټ بیا رغونه، او د سکرو دقیق فرعي پوستکي فکسیشن کولی شي دا ډول پیچلتیاوې کمې کړي. د سکرو فکسیشن ډیری وختونه د اوستیوپوروسس له امله د نږدې هیومرس د هډوکي کیفیت له امله ترلاسه کول ستونزمن وي. د دې ستونزې د حل لپاره، د سکرو نوک شاوخوا د پولیمیتیل میتاکریلیټ (PMMA) هډوکي سیمنټ پلي کولو سره د هډوکي ضعیف کیفیت سره د هډوکي-سکرو انٹرفیس پیاوړی کول د امپلانټ د فکسیشن ځواک ښه کولو لپاره یوه نوې لاره ده.
د اوسنۍ مطالعې موخه دا وه چې د 60 کلونو څخه ډیر عمر لرونکو ناروغانو کې د زاویه شوي ثبات پلیټونو او اضافي سکرو نوک لوړولو سره د PHFs د راډیوګرافیک پایلو ارزونه او تحلیل وکړي.
Ⅰ.مواد او طریقه
په ټولیزه توګه ۴۹ ناروغانو د PHFs لپاره د پیچونو سره د زاویه ثبات لرونکي پلیټینګ او اضافي سیمنټو لوړولو څخه تیر شول، او ۲۴ ناروغان د شاملولو او ایستلو معیارونو پراساس په څیړنه کې شامل شول.
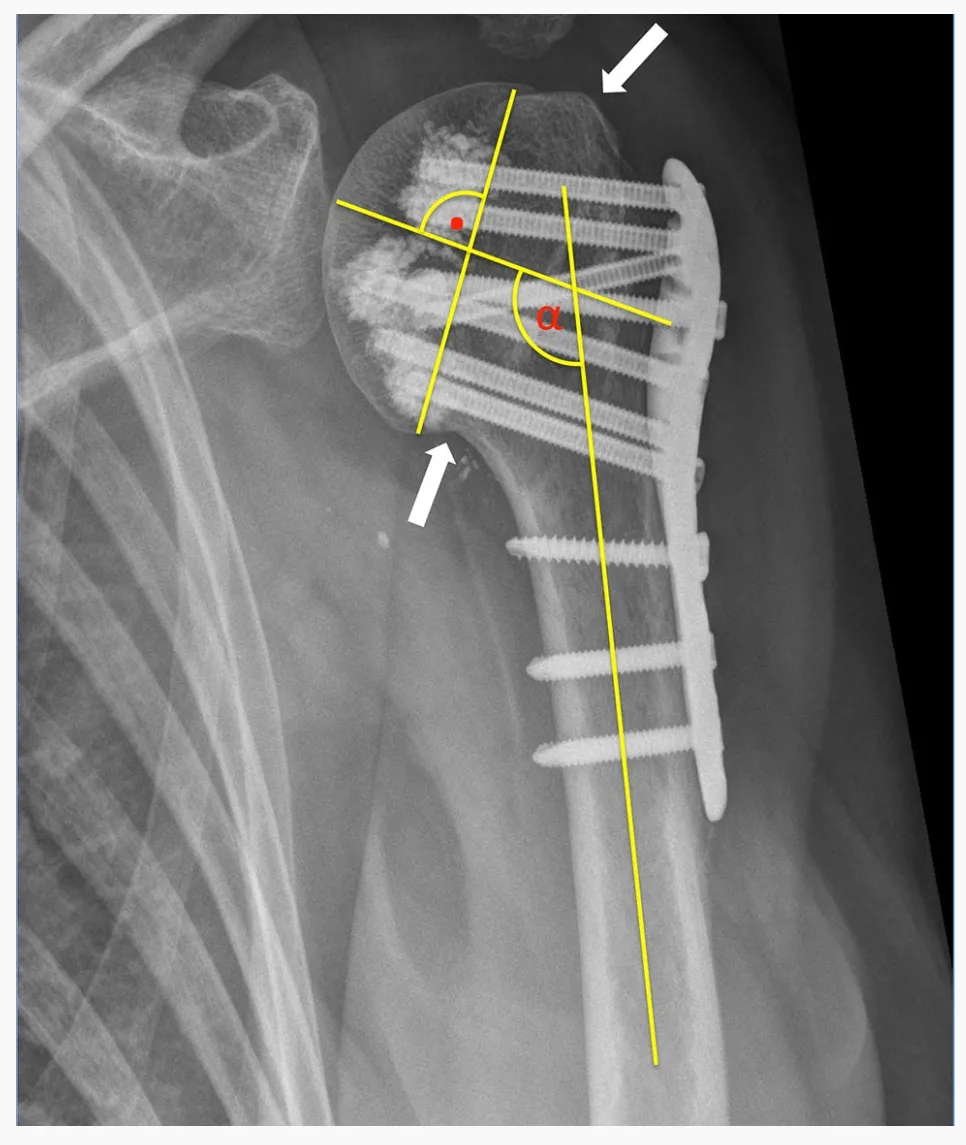
ټول ۲۴ PHFs د HGLS طبقه بندي سیسټم په کارولو سره طبقه بندي شوي چې د سکتانکر او هیرټل لخوا د جراحي دمخه CT سکینونو په کارولو سره معرفي شوي. د جراحي دمخه راډیوګرافونه او همدارنګه د عملیاتو وروسته ساده راډیوګرافونه ارزول شوي. د فریکچر کافي اناتومي کمښت هغه وخت ترلاسه شوی ګڼل کیده کله چې د هډوکي د سر ټیوبروسیت بیا کم شي او د 5 ملي میتر څخه کم تشه یا بې ځایه کیدنه وښودل شي. د اضافه کولو نیمګړتیا د هډوکي د سر د هډوکي شافټ په پرتله د 125 درجو څخه کم د مائل په توګه تعریف شوې او د والګس نیمګړتیا د 145 درجو څخه ډیر تعریف شوې.
د سکرو لومړنی نفوذ د سکرو نوک په توګه تعریف شوی چې د عضلي سر د میډولري کورټیکس پولې ته ننوځي. د ثانوي فریکچر بې ځایه کیدل د 5 ملي میتر څخه ډیر د کم شوي ټیوبروسیت بې ځایه کیدو او/یا د سر ټوټې د تمایل زاویه کې د 15 درجو څخه ډیر بدلون په توګه تعریف شوی چې د داخلي راډیوګراف په پرتله تعقیبي راډیوګراف کې دی.
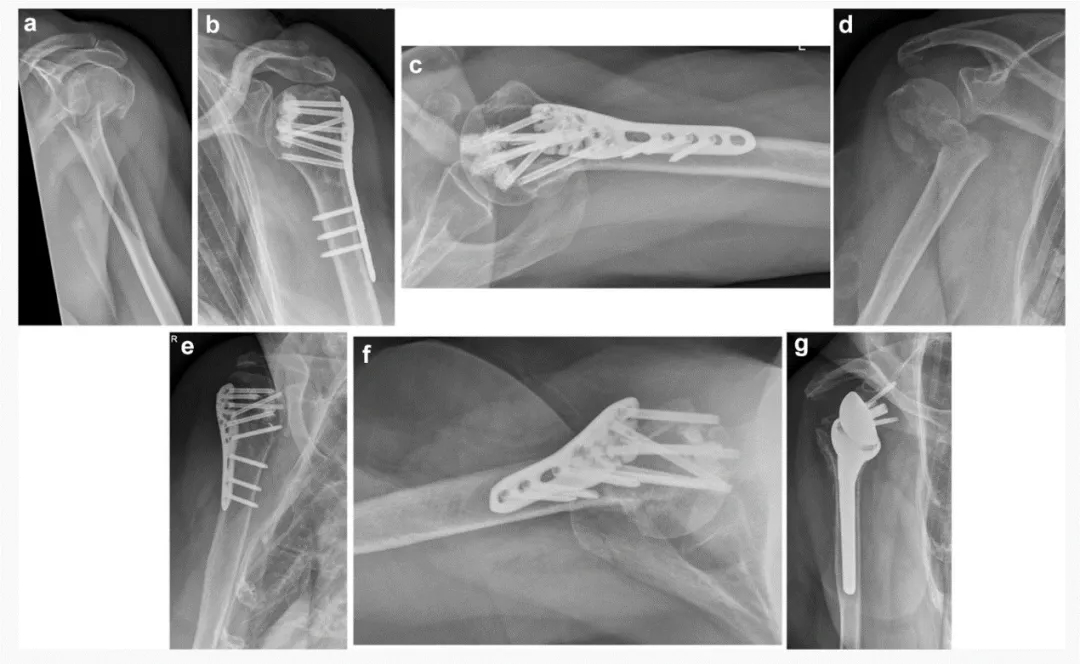
ټولې جراحي د ډیلټوپیکټورالیس لوی طریقې له لارې ترسره شوې. د فریکچر کمول او د پلیټ موقعیت په معیاري ډول ترسره شو. د سکرو-سیمنټ لوړولو تخنیک د سکرو نوک لوړولو لپاره 0.5 ملی لیتر سیمنټ کارولی.
د جراحۍ وروسته د درې اونیو لپاره د اوږو لپاره د ځانګړي بازو په سلینګ کې غیر فعال کول ترسره شول. د درد تعدیل سره لومړني غیر فعال او مرسته شوي فعال حرکت د جراحۍ وروسته دوه ورځې وروسته پیل شو ترڅو د حرکت بشپړ حد (ROM) ترلاسه کړي.
Ⅱ.پایله.
پایلې: ۲۴ ناروغان شامل وو، چې د دوی منځنۍ عمر ۷۷.۵ کاله و (حد، ۶۲-۹۶ کاله). ۲۱ یې ښځینه او درې یې نارینه وو. پنځه دوه برخې مات شوي، ۱۲ درې برخې مات شوي، او اووه څلور برخې مات شوي چې د زاویه لرونکي ثبات پلیټونو او اضافي سکرو سیمنټو لوړولو په کارولو سره په جراحي ډول درملنه شوي. د ۲۴ مات شوي څخه درې یې د عضلي سر مات شوي وو. د ۲۴ ناروغانو څخه په ۱۲ کې اناتوميک کمښت ترلاسه شو؛ د ۲۴ ناروغانو څخه په ۱۵ کې د میډیل کورټیکس بشپړ کمښت ترلاسه شو (۶۲.۵٪). د جراحي وروسته په ۳ میاشتو کې، د ۲۱ ناروغانو څخه ۲۰ (۹۵.۲٪) د مات شوي ترکیب ترلاسه کړ، پرته له ۳ ناروغانو څخه چې د لومړني بیاکتنې جراحي ته اړتیا لري.


یو ناروغ د جراحي څخه ۷ اونۍ وروسته لومړني ثانوي بې ځایه کیدل (د هډوکي د سر د ټوټې شاته گردش) رامینځته کړ. د جراحي څخه ۳ میاشتې وروسته د اوږو د ریورس ټول ارتروپلاستي سره بیاکتنه ترسره شوه. د جراحي وروسته د راډیوګرافیک تعقیب په جریان کې په ۳ ناروغانو کې (چې له دوی څخه ۲ یې د هډوکي د سر ماتیدل درلودل) د کوچني داخلي سیمنټو لیکیدو له امله لومړني سکرو نفوذ لیدل شوی. د سکرو نفوذ په ۲ ناروغانو کې د زاویې ثبات پلیټ په C طبقه کې او په بل کې د E طبقه کې کشف شوی (شکل ۳). د دې ۳ ناروغانو څخه ۲ یې وروسته د avascular necrosis (AVN) رامینځته کړ. ناروغانو د AVN د پراختیا له امله د بیاکتنې جراحي ترسره کړه (جدولونه ۱، ۲).
Ⅲ.بحث.
د نږدې عضلي ماتو (PHFs) کې تر ټولو عام پیچلتیا، د avascular necrosis (AVN) د پراختیا سربیره، د عضلي سر ټوټې د اضافه کولو سقوط سره د سکرو بې ځایه کیدل دي. دې څیړنې وموندله چې د سیمنټو-سکرو زیاتوالی په 3 میاشتو کې د 95.2٪ د اتحاد کچه، د 4.2٪ د ثانوي بې ځایه کیدو کچه، د 16.7٪ د AVN کچه، او د 16.7٪ د ټول بیاکتنې کچه پایله درلوده. د پیچونو د سیمنټ زیاتوالی د 4.2٪ د ثانوي بې ځایه کیدو کچه پرته له کوم اضافه کولو سقوط پایله درلوده، کوم چې د دودیز زاویه پلیټ فکسیشن سره د نږدې 13.7-16٪ په پرتله ټیټ نرخ دی. موږ په کلکه سپارښتنه کوو چې د PHFs د زاویه شوي پلیټ فکسیشن کې د میډیل عضلي کورټیکس د کافي اناتومي کمښت ترلاسه کولو لپاره هڅې وشي. حتی که اضافي سکرو نوک اضافه کول پلي شي، د پیژندل شوي احتمالي ناکامۍ معیارونه باید په پام کې ونیول شي.
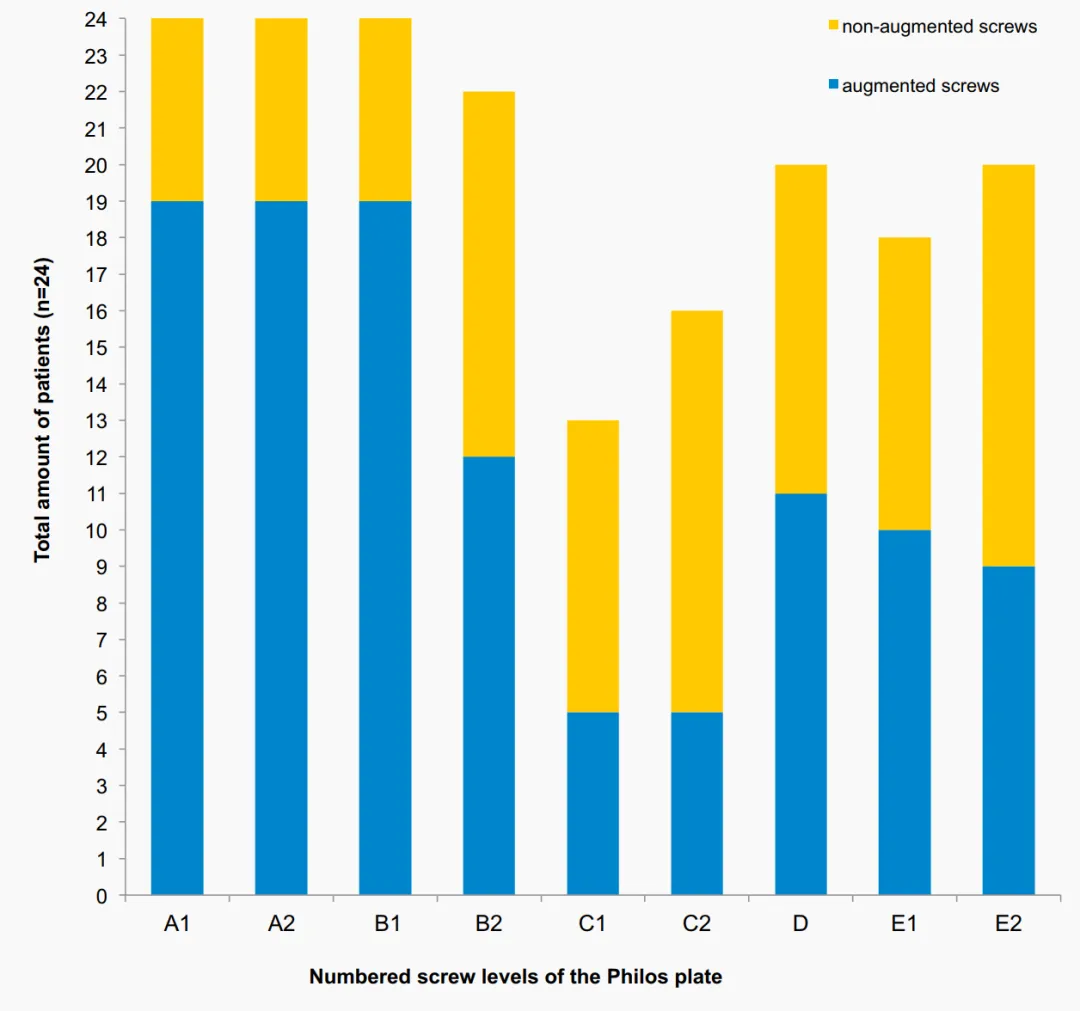
په دې څیړنه کې د سکرو ټیپ اګمینټیشن په کارولو سره د 16.7٪ ټولیز بیاکتنې کچه د PHFs کې د دودیز زاویوي ثبات پلیټونو لپاره د پخوانیو خپرو شویو بیاکتنې نرخونو ټیټ حد کې ده، کوم چې د زړو خلکو کې د بیاکتنې کچه له 13٪ څخه تر 28٪ پورې ښودلې ده. انتظار مه کوئ. د هینګ او نورو لخوا ترسره شوې احتمالي، تصادفي، کنټرول شوي څو مرکز مطالعې د سیمنټو سکرو اګمینټیشن ګټه نه ده ښودلې. د ټولټال 65 ناروغانو په منځ کې چې د 1 کلن تعقیب بشپړ کړی، میخانیکي ناکامي په 9 ناروغانو کې او 3 د اګمینټیشن ګروپ کې رامینځته شوه. AVN په 2 ناروغانو (10.3٪) او په 2 ناروغانو (5.6٪) کې په غیر اګمینټ شوي ګروپ کې لیدل شوی. په ټولیز ډول، د دواړو ډلو ترمنځ د منفي پیښو او کلینیکي پایلو په پیښو کې د پام وړ توپیرونه شتون نلري. که څه هم دا مطالعات په کلینیکي او رادیولوژیکي پایلو تمرکز کوي، دوی د دې مطالعې په څیر په تفصیل سره راډیوګرافونه نه دي ارزولي. په ټولیز ډول، د رادیولوژیکي کشف شوي پیچلتیاوې د دې مطالعې سره ورته وې. له دې مطالعاتو څخه هیڅ یو د سیمنټو د داخلي برخې د لیکیدو راپور نه دی ورکړی، پرته له دې چې د هینګ او نورو لخوا ترسره شوې څیړنه، چا چې دا ناوړه پیښه په یوه ناروغ کې مشاهده کړې. په دې څیړنه کې، د سکرو لومړني نفوذ دوه ځله په C کچه او یو ځل په E کچه کې لیدل شوی، چې وروسته د سیمنټو د داخلي برخې لیکیدو سره پرته له کوم کلینیکي تړاو څخه. د هر سکرو لپاره د سیمنټو د لوړولو دمخه د فلوروسکوپیک کنټرول لاندې متضاد مواد انجیکشن شوي. په هرصورت، د مختلفو بازو موقعیتونو کې مختلف راډیوګرافیک لیدونه باید ترسره شي او په ډیر احتیاط سره ارزول شي ترڅو د سیمنټو د پلي کولو دمخه د کوم لومړني سکرو د ننوتلو مخه ونیول شي. سربیره پردې، د C کچه کې د پیچونو د سیمنټو تقویه کول (د سکرو مختلف ترتیب) باید د اصلي سکرو د ننوتلو او وروسته د سیمنټو د لیکیدو د لوړ خطر له امله مخنیوی وشي. د سیمنټو د سکرو د نوک لوړول د هډوکي د سر د فریکچر لرونکو ناروغانو کې سپارښتنه نه کیږي ځکه چې پدې فریکچر نمونه کې لیدل شوي د انټرا آرټیکولر لیکیدو لپاره لوړ احتمال شتون لري (په 2 ناروغانو کې لیدل شوی).
شپږم. پایله.
د PMMA سیمنټ په کارولو سره د زاویه ثبات لرونکي پلیټونو سره د PHFs په درملنه کې، د سیمنټ سکرو نوک لوړول یو باوري جراحي تخنیک دی چې د هډوکي سره د امپلانټ فکسیشن ته وده ورکوي، چې په پایله کې د اوستیوپوروټیک ناروغانو کې د 4.2٪ ټیټ ثانوي بې ځایه کیدو کچه رامینځته کیږي. د موجوده ادبیاتو سره پرتله کول، د avascular necrosis (AVN) زیاتوالی په عمده توګه په شدید فریکچر نمونو کې لیدل شوی او دا باید په پام کې ونیول شي. د سیمنټ پلي کولو دمخه، د هر ډول انټرا آرټیکولر سیمنټو لیک باید د برعکس میډیم ادارې لخوا په احتیاط سره خارج شي. د هیمرال سر فریکچرونو کې د انټرا آرټیکولر سیمنټو لیکیدو لوړ خطر له امله، موږ پدې فریکچر کې د سیمنټو سکرو نوک لوړول وړاندیز نه کوو.
د پوسټ وخت: اګست-۰۶-۲۰۲۴










